Specialista in Ginecologia ed Ostetricia a Perugia
Nato a Macerata nel 1951 - residente a Perugia - svolge l'attività professionale di Specialista in Ginecologia ed Ostetricia, in qualità di Dirigente Medico, dipendente del Servizio Sanitario Nazionale ed in qualità di Libero Professionista.
Servizi
VISITA OSTETRICA
Visita ostetrica con prescrizione e valutazione degli esami in gravidanza
La visita ostetrica comprende l'effettuazione di un'ecografia ostetrica (secondo le tariffe sotto indicate)
€.100,00
ECOGRAFIA OSTETRICA
Ecografia ostetrica (trans-addominale e/o trans-vaginale)
Viene utilizzato un ecografo 3D di ultimissima generazione. Viene rilasciato un referto scritto corredato da foto 2D e 3D. Tutto l'esame ecografico è registrato su chiavetta USB che deve essere portata dalla donna (possibilmente una chiavetta nuova da 4 Giga)
€.100,00
Ecografia ostetrica tridimensionale (compatibilmente con la posizione fetale)
Viene utilizzato un ecografo 3D di ultimissima generazione. Viene rilasciato un referto scritto corredato da foto 2D e 3D. Tutto l'esame ecografico è registrato su chiavetta USB che deve essere portata dalla donna (possibilmente una chiavetta nuova da 4 Giga)
€.100,00
Ecografia morfologica (19 - 21 settimane)
€.150,00
Ecografia ostetrica con tracciato cardiotocografico computerizzato (da 36 settimane in poi)
€.100,00
AMNIOCENTESI
Amniocentesi diagnostica sotto guida ecografica continua
Vengono utilizzate le tecniche di prelievo più avanzate e sicure. Il costo si riferisce solo al prelievo (si deve aggiungere il costo del laboratorio che analizza il liquido amniotico)
€.470,00
Laboratorio per lettura "molecolare" in alta risoluzione
Risposta in tre giorni
€.350,00
Laboratorio per lettura "citogenetica"
Risposta in due settimane
€.200,00
CARDIOTOCOGRAFIA
Cardiotocografia computerizzata
La cardiotocografia computerizzata offre la lettura più avanzata del tracciato secondo i criteri di Dawes e Redman. Viene offerta gratuitamente alle donne seguite in gravidanza dal dott. Pomili. In linea di massima viene praticata settimanalmente a partire dalla 36° settimana. Nel corso della 40° settimana viene eseguita con cadenza bisettimanale. Nei casi dubbi la frequenza è personalizzata
€.0,00
VISITA GINECOLOGICA
Visita ginecologica con colposcopia
€.100,00
Visita ginecologica con colposcopia e PAP test
€.120,00
Visita ginecologica con esame microscopico "a fresco" (vetrino)
€.100,00
ECOGRAFIA GINECOLOGICA
Ecografia ginecologica trans-vaginale o trans-addominale
Viene utilizzato un ecografo di ultimissima generazione
€.100,00
Ecografia ginecologica con visita ginecologica
€.130,00
CONTRACCEZIONE
Applicazione di IUD (spirale intrauterina)
€.150,00
Prescrizione di contraccettivi orali od anello contraccettivo vaginale o cerotto contraccettivo transdermico
La prescrizione dei contraccettivi avviene a seguito di visita ginecologica
MENOPAUSA
Visita ginecologica e controllo ecografico con trattamenti specifici per la menopausa
€.150,00
Curriculum formativo e professionale

Il dott. GIOVANNI POMILI è nato a Macerata il 7 Novembre 1951.
E' residente - dal 1970 - a Perugia dove svolge l'attività professionale di Specialista in Ginecologia ed Ostetricia, in qualità di Dirigente Medico, dipendente del Servizio Sanitario Nazionale ed in qualità di Libero Professionista.
Curriculum formativo
Titoli accademici e di studio
- Diploma di Maturita' Classica, presso il Liceo Ginnasio Statale "G. Leopardi" di Macerata, nell'anno scolastico 1969/70;
- Diploma di Laurea in Medicina e Chirurgia, presso l'Universita' degli Studi di Perugia, con la presentazione e discussione di una Tesi dal titolo: La gravidanza ad alto rischio, il 24 Luglio 1976, ottenendo la votazione di: 110/110 e Lode;
- Diploma di Abilitazione all'esercizio della Professione di Medico Chirurgo, presso l'Universita' degli Studi di Perugia, nella 2° sessione dell'anno 1976;
- Certificato attestante l'aver svolto il Tirocinio Pratico Ospedaliero nella Disciplina di Ostetricia e Ginecologia, presso la Clinica Ostetrica e Ginecologica del Policlinico di Perugia, dal 1° Marzo 1977 al 31 Agosto 1977, riportando il giudizio di "OTTIMO".
- Diploma di Specializzazione in Ostetricia e Ginecologia presso l'Universita' degli Studi di Perugia, con la presentazione e discussione di una Tesi dal titolo: L'interruzione volontaria della gravidanza: valutazione clinica retrospettiva dell'applicazione della legge n. 194/1978, il 10 Novembre 1980, ottenendo la votazione di 50/50 e Lode;
- Certificato attestante il superamento dell'esame di Idoneita' a Primario di Ostetricia e Ginecologia, sostenuto nella sessione dell'anno 1987 e rilasciato dal Ministero della Sanità, Direzione Generale degli Ospedali, l' 8 gennaio 1990;
Congressi, Convegni, Corsi, Seminari o Simposi
- Durante la sua carriera professionale ha partecipato attivamente a n. 189 Congressi scientifici, Convegni, Corsi, Seminari o Simposi, di cui:
- n. 116 in qualità di UDITORE ( 8 Internazionali );
- n. 25 in qualita' di RELATORE;
- n. 23 in qualita' di MODERATORE;
- n. 13 con ESAME FINALE di profitto.
- n. 12 senza ESAME FINALE di profitto.
Corsi di aggiornamento con esame finale
- Ha frequentato n. 13 Corsi di aggiornamento professionale con esame finale di profitto:
- un Corso biennale di Aggiornamento e Perfezionamento in Diagnostica ad Ultrasuoni in Ostetricia e Ginecologia.
Organizzato da: Scuola di Specializzazione in Ostetricia e Ginecologia dell'Universita' degli Studi di Chieti.
Sede: Chieti
Data: negli anni 1981/1983. - un Corso teorico pratico di chirurgia laparoscopica ginecologica.
Organizzato da: Regione Lombardia e dalla U.S.S.L. n. 47.
Sede: Divisione di Ostetricia e Ginecologia dell'Ospedale Carlo Poma di Mantova.
Data: dal 18 al 20 novembre 1992. - n. 11 Corsi di aggiornamento in Medicina Perinatale e Corsi ISUOG (International Society for Ultrasound in Obstetric and Ginecology).
Durata: una settimana ciascuno, per un totale di 30 ore di lezioni per ogni corso.
Organizzati da: AOGOI (Associazione degli Ostetrici e Ginecologi Ospedalieri Italiani)
Sede: Bormio (Sondrio)
Data: negli anni 1991, 1992, 1993, 1994, 1995, 1996, 1997, 1998, 1999, 2000, 2001.
Corsi di aggiornamento senza esame finale
- Ha frequentato n.3 Corsi di aggiornamento professionale senza esame finale:
- Corso teorico-pratico di aggiornamento riservato ai Medici, per la preparazione alla applicazione della Legge 194/78.
Organizzato da: ULSS di Perugia.
Sede: Perugia.
Data: dal 01/11/1980 al 30/04/1981. - Corso teorico-pratico di tecniche di Diagnosi e Terapia prenatale.
Organizzato da: Cattedra di Fisiopatologia Prenatale dell'Universita' degli Studi di Bologna.
Sede: Bologna.
Data: dal 28/05 al 01/06/1990. - Corso intensivo teorico - pratico su: screening delle anomalie cromosomiche nel primo trimestre.
Organizzato da: Fetal Medicine Foundation - Italia - in collaborazione con la Fetal Medicine Foundation - London -
Sede: Marina di Grosseto.
Data: 18 settembre 1999.
Curriculum professionale
Stato di Servizio
- Ha prestato:
- Servizio Universitario presso la Cattedra di Clinica Ostetrica e Ginecologica della Facolta' di Medicina e Chirurgia dell'Universita degli Studi di Perugia, in qualità di:
Assistente incaricato dal 15/09/1977 al 01/09/1978 - Servizio Ospedaliero presso la Clinica Ostetrica e Ginecologica del Policlinico di Perugia, in qualità di:
Assistente Straordinario dal 01/09/1978 al 31/01/1979 Assistente Incaricato dal 01/02/1979 al 22/01/1980 Assistente in Ruolo dal 23/01/1980 al 31/12/1989 Aiuto Corresponsabile dal 01/01/1990 al 05/07/1992 - Servizio Ospedaliero presso l' Unita' Organica di Ostetricia e Ginecologia dell' Azienda Ospedaliera di Perugia in qualità di:
Aiuto Corresponsabile dal 06/07/92 al 05/09/95 Dirigente Medico di 1° livello dal 06/09/1995 a tutt'oggi
Titoli di Carriera
- Ha ricevuto l'incarico di Responsabile del Servizio per la Pianificazione Familiare della Clinica Ostetrica e Ginecologica del Policlinico di Perugia, dal 2 Aprile 1988, da parte del Prof. M. Gerli, Direttore della Clinica medesima, con riconoscimento da parte della ULSS n.3 dell'Umbria.
- E' stato riconosciuto quale Responsabile della attivita' clinica riguardante l'amniocentesi, da parte della ULSS n.3 dell'Umbria, dal 28 Settembre 1990.
- E' stato nominato quale Responsabile del Modulo per la Procreazione Responsabile e la Diagnosi Prenatale precoce della Unità Organica di Ostetricia e Ginecologia della Azienda Ospedaliera di Perugia dal 1° Gennaio 1994.
Organizzazione di congressi, convegni, seminari o simposi
- Durante la sua carriera professionale ha contribuito attivamente ad organizzare numerosi Congressi scientifici, Convegni, Seminari o Simposi, in qualità di:
- Componente della Segreteria Organizzativa;
- Componente della Segreteria Scientifica;
- Coordinatore;
- Presidente.
- 78° Congresso Nazionale SIGO (Società Italiana di Ginecologia ed Ostetricia)
- 43° AOGOI (Associazione degli Ostetrici Ginecologi Ospedalieri Italiani)
- 10° AGUI (Associazione dei Ginecologi Universitari Italiani), tenutosi a Perugia, presso i locali dell'Umbria Fiere, dal 10 al 13 novembre del 2002.
Ha organizzato, in qualità di Presidente, il:
Pubblicazioni scientifiche
- Ha partecipato a n. 108 pubblicazioni scientifiche edite a stampa, di cui n. 16 in lingua inglese.
Insegnamenti
- E' stato Docente presso la ULSS n. 3 di Perugia per impartire l'insegnamento di Ostetricia e Ginecologia agli Allievi dei Corsi attivati presso il Centro Professionale per Operatori Socio-Sanitari, dall'anno scolastico 1979 - 1980, ininterrottamente fino all'anno scolastico 1986 - 1987 (sette anni).
- E' stato Docente presso l'Università degli studi di Perugia per impartire gli insegnamenti del I anno (parte III) nell'anno accademico 1988 - 1989 alle Allieve della Scuola di Ostetricia (un anno).
- E' stato Docente presso l'Università degli studi di Perugia per impartire gli insegnamenti del II anno (parte IV) nell'anno accademico 1989 - 1990 alle Allieve della Scuola di Ostetricia (un anno).
- Ha svolto il ruolo di Tutor Ospedaliero nell'ambito dello svolgimento del "Modulo di Ostetricia e Ginecologia per il corso di formazione specifica in Medicina Generale" organizzato dalla Regione dell'Umbria, Area Operativa dei Servizi Socio-Sanitari, nel biennio 1996 - 1997 (due anni).
- E' stato Docente presso l'Università degli Studi di Perugia per impartire l'insegnamento di Ginecologia ed Ostetricia agli Studenti del II anno del Corso di Diploma Universitario di Ostetrica/o, negli anni accademici 1998 - 1999 e 1999 - 2000 (due anni).
- E' stato Docente presso l'Università degli Studi di Perugia, per impartire l'insegnamento di Ginecologia ed Ostetricia (I semestre, settore scientifico-disciplinare MED 40, corso integrato C1) agli Studenti del II anno del Corso di Laurea triennale di Ostetrica/o, nell'anno accademico 2001 - 2002 e 2002-2003 (due anni).
- E' stato nominato Professore a contratto presso l'Università degli Studi di Perugia, per svolgere l'attività didattica di "Monitoraggio del benessere fetale (cardiotocografia)" agli Studenti del II anno della Scuola di Specializzazione in Ostetricia e Ginecologia, nell'anno accademico 2002 - 2003 (un anno).
- E' attualmente Docente presso l'Università degli Studi di Perugia, per impartire l'insegnamento di Ginecologia ed Ostetricia (I semestre, settore scientifico-disciplinare MED 40, corso integrato C1) agli Studenti del II anno del Corso di Laurea triennale di Ostetrica/o, nell'anno accademico 2003-2004.
Casistica clinica
- Nel corso della propria attivita' clinica ed assistenziale ha effettuato autonomamente ed in prima persona numerosissimi interventi chirurgici - per via addominale e per via vaginale - in ostetricia ed in ginecologia.
- Dal mese di gennaio del 1990, a tutt'oggi, ha effettuato oltre 4.000 amniocentesi diagnostiche.
Cariche Associative
- E' stato eletto Segretario Regionale dell'AOGOI dell'Umbria per il biennio 1990 - 1992, in occasione dell'Assemblea Regionale annuale dell'Umbria, tenutasi a Perugia nel mese di dicembre del 1990.
- E' stato confermato Segretario Regionale per i bienni 1992 - 1994 e 1994 - 1996, in occasione delle rispettive Assemblee Regionali annuali dell'Umbria, tenutesi a Perugia nel 1992 e nel 1994.
- E' stato eletto Consigliere Nazionale dell'AOGOI per il biennio 1996-1998, in occasione del Congresso Nazionale congiunto della SIGO (Società Italiana di Ostetricia e Ginecologia), dell'AOGOI (Associazione degli Ostetrici Ginecologi Ospedalieri Italiani) e dell'AGUI (Associazione dei Ginecologi Universitari Italiani), tenutosi a Firenze dal 29 settembre al 2 ottobre 1996 .
- E' stato eletto vice-Presidente Nazionale dell'AOGOI per il biennio 1998-2000, in occasione del Congresso Nazionale congiunto della SIGO, dell'AOGOI e dell'AGUI, tenutosi a Milano dal 20 al 23 settembre 1998 .
- E' stato confermato vice-Presidente Nazionale dell'AOGOI per il biennio 2000-2002, in occasione del Congresso Nazionale congiunto della SIGO, dell'AOGOI e dell'AGUI, tenutosi a Napoli dal 4 al 7 giugno 2000 .
- E' stato eletto Segretario Regionale dell'AOGOI dell'Umbria per il biennio 2004 - 2006, in occasione dell'Assemblea Regionale annuale dell'Umbria, tenutasi a Perugia il 19 gennaio 2004 .
Medicina Legale
Si interessa alle problematiche connesse con gli aspetti medico-legali della Ginecologia ed Ostetricia.E' stato chiamato a svolgere l'incarico di Consulente Tecnico d'Ufficio e di Perito del Giudice o del Pubblico Ministero in numerose controversie medico-legali, in ambito Civile e Penale.
Aree d'interesse professionale e personale
Oltre alla discipline strettamente connesse con la Ginecologia ed Ostetricia si interessa attivamente di informatica applicata alle scienze biomediche.Possiede nozioni di base sui principali componenti hardware dei personal computer come i microprocessori (CPU), le RAM, le schede madri (MB con relativi chipset, bus ISA, bus PCI, bus AGP, BIOS), le Schede video, le Schede audio, le memorie di massa come i Floppy Disk (FD), gli Hard Disk (HD), i CD-ROM, i DVD.
Per quanto attiene al software conosce i più diffusi Sistemi Operativi come MS-DOS, Windows 95 e 98 ed i più diffusi Sistemi Applicativi come Word, Excel, PowerPoint, Access, Front Page. Nella categoria dei Browser conosce Microsoft Internet Explorer e Netscape Navigator.
Conosce gli elementi di base di alcuni linguaggi informatici e di programmazione come HTML, Visual Basic 6.0, Java.
Ha realizzato personalmente e gestisce, quale webmaster, un sito Internet dedicato ai principali argomenti che riguardano la Diagnosi Prenatale.
In ambito informatico ha preso parte a diversi Corsi, Workshop o Congressi.
- Ha partecipato in qualità di Relatore al:
- Corso di formazione in Informatica e nuove tecnologie di comunicazione in Ostetricia e Ginecologia, organizzato dall'Università degli Studi di Palermo, Istituto di Ginecologia ed Ostetricia e dalla Società Italiana di Ginecologia ed Ostetricia, Gruppo di studio per le Tecnologie Biofisiche ed Informatiche, tenutosi a Palermo presso il Consiglio Nazionale delle Ricerche, Area della ricerca di Palermo, dal 24 al 27 marzo 1999.
- 1° Workshop Nazionale su Ostetricia e Ginecologia multimediale, organizzato dall'AOGOI e tenutosi a Lodi dal 24 al 26 settembre 1999.
- Ha partecipato in qualità di Moderatore al:
- Congresso Regionale congiunto AOGOI, organizzato dall'AOGOI della Lombardia, Emilia, Veneto, Trentino Alto Adige, Friuli Venezia Giulia, tenutosi a Gardone Riviera (Brescia) il 6 e 7 ottobre 2000, moderando la sessione: Internet per Ostetricia e Ginecologia, dal progetto DARPA ai portali: storia della rivoluzione della comunicazione.
L'alba della vita
L'alba della vita umana
 Negli ultimi trent'anni si sono verificati degli enormi miglioramenti nelle conoscenze dello sviluppo del feto nell'utero materno, dal momento del concepimento fino alla nascita, grazie anche alla progressiva diffusione delle tecniche della Diagnosi Prenatale che coinvolgono le competenze di medici Ostetrici-Ginecologi, di Citogenetisti, di Genetisti molecolari e di Biochimici.
Negli ultimi trent'anni si sono verificati degli enormi miglioramenti nelle conoscenze dello sviluppo del feto nell'utero materno, dal momento del concepimento fino alla nascita, grazie anche alla progressiva diffusione delle tecniche della Diagnosi Prenatale che coinvolgono le competenze di medici Ostetrici-Ginecologi, di Citogenetisti, di Genetisti molecolari e di Biochimici. La miglior comprensione della fisiologia fetale ha reso possibile anche la diagnosi prenatale della maggior parte dei difetti congeniti.
La diagnosi prenatale - secondo quanto proposto dall'Organizzazione Mondiale della Sanità (OMS) - può essere definita come "qualunque attività prenatale che abbia come scopo la diagnosi dei difetti congeniti, che devono essere interpretati come qualsivoglia anomalia nello sviluppo, presente alla nascita. L'anomalia può essere esterna od interna, morfologica o strutturale, funzionale o molecolare, familiare o sporadica, singola o multipla,".
La procreazione responsabile
Secondo una recente indagine effettuata dall'Istituto Superiore della Sanità, in Italia vi è una preoccupante carenza di conoscenze sulle principali tecniche diagnostiche prenatali. Infatti, secondo questo studio, il 30 % delle donne in gravidanza non sa nulla della diagnosi prenatale.L'obiettivo fondamentale della Diagnosi Prenatale è quello di consentire una Procreazione Responsabile. Questo obiettivo si può ottenere offrendo ai genitori le migliori informazioni possibili sulle varie tecniche diagnostiche e sui rischi di dare alla luce un bambino con una anomalia congenita.
Attraverso una diagnosi precoce, spesso è possibile fornire il trattamento ottimale per molte delle gravidanze affette, grazie alla scelta della sede, del momento e della modalità migliore per il parto.
Nei casi più gravi, come quando ad esempio la malformazione fetale non sia compatibile con la vita od anche quando siano accertate "rilevanti anomalie o malformazioni del nascituro che determinino un grave pericolo per la salute fisica o psichica della madre", vi è la possibilità di optare - anche se dolorosamente - per una interruzione volontaria della gravidanza, secondo quanto previsto dalla Legge n. 194 del 1978 (articolo n. 6, comma b).
In molti altri casi, invece, fortunatamente è possibile rassicurare le coppie e ridurre il notevole livello di ansietà associato spesso ad un evento tanto importante e delicato - nella vita di ciascuno - come la riproduzione umana.
Nelle coppie con rischio riproduttivo particolarmente elevato può essere utile consigliare una pianificazione familiare attraverso le tecniche più moderne della contraccezione. Infine è certamente auspicabile potenziare le politiche della solidarietà sociale e migliorare i modelli di assistenza agli individui affetti da handicaps ed alle loro famiglie.
L'etica della Diagnosi Prenatale
Fin dai tempi dei grandi medici dell'antichità come Ippocrate e Galeno, l'Etica ha sempre avuto un ruolo fondamentale nel guidare il comportamento del medico. Certamente non è facile semplificare l'approccio ai problemi etici nella medicina in generale ed è ancora più difficile realizzare un simile obiettivo nel settore della riproduzione umana. Questo è ancora più vero per una società disomogenea e multi-etnica, come quella attuale, composta da una pluralità di individui con diverse nazionalità, culture, tradizioni, religioni. Nella storia della Medicina - schematicamente - il rapporto medico-paziente è stato contrassegnato, nei tempi successivi, prevalentemente da tre indirizzi: autoritario, paternalistico, libertario.L'indirizzo autoritario ha dominato i rapporti medico-paziente fino ai primi decenni di questo secolo. Il medico era il depositario del sapere. Il paziente, viceversa, era ignorante in materia e quindi non aveva il diritto di discutere con il curante gli indirizzi diagnostici o terapeutici ma aveva soltanto la possibilità di accettare e subire passivamente quanto prescritto.
L'indirizzo paternalistico è andato progressivamente sostituendo quello autoritario. Il paziente, influenzato dalla personalità del medico e dalla fiducia che esso ispira, si affida completamente a quanto gli viene suggerito, come farebbe un figlio con il padre. Ancora una volta però la libertà del paziente è estremamente esigua ed il medico conserva tutto il potere decisionale.
L'ultimo indirizzo, quello libertario è andato sempre più sviluppandosi negli ultimi anni, nelle società più avanzate. Il medico resta depositario delle conoscenze sanitarie ma il suo atteggiamento nei riguardi del paziente è cambiato: egli è il titolare di un servizio e pertanto mette a disposizione dei pazienti le sue conoscenze scientifiche.
Compito del ginecologo moderno quindi non è quello di scegliere al posto della coppia ma, al contrario, è quello di informare - senza lasciare prevalere la parzialità delle opinioni personali - in maniera chiara, esauriente e corretta sui rischi ed i benefici delle varie tecniche diagnostiche disponibili nel settore della medicina prenatale e sulle conseguenze che potrebbero verificarsi se qualche esame non fosse effettuato. Per questa ragione i tests di screening dovrebbero essere effettuati nel totale rispetto di una effettiva libera scelta della donna in gravidanza.
Il feto come un paziente
 Il feto, come qualunque essere vivente, può essere affetto da diverse malattie. Le più rilevanti sono quelle dovute ad anomalie cromosomiche come ad es. la sindrome di Down e quelle dovute ad anomalie genetiche, come ad esempio l'emofilia, forse la più nota delle circa 4.000 malattie genetiche attualmente conosciute. Tra le alterazioni genetiche vanno considerate anche le malattie metaboliche, come la galattosemia, la fenilchetonuria o l'alcaptonuria.
Il feto, come qualunque essere vivente, può essere affetto da diverse malattie. Le più rilevanti sono quelle dovute ad anomalie cromosomiche come ad es. la sindrome di Down e quelle dovute ad anomalie genetiche, come ad esempio l'emofilia, forse la più nota delle circa 4.000 malattie genetiche attualmente conosciute. Tra le alterazioni genetiche vanno considerate anche le malattie metaboliche, come la galattosemia, la fenilchetonuria o l'alcaptonuria.
A proposito delle malattie genetiche può essere interessante sapere che è in corso di realizzazione un progetto internazionale, ideato nel 1986 dal Prof. R. Dulbecco, denominato Progetto Genoma Umano, che permetterà di giungere, tra qualche anno, alla mappatura completa del genoma umano.
Il genoma è costituito dall'insieme dei geni, localizzati all'interno dei cromosomi. Ogni gene codifica una proteina; ogni proteina svolge un'azione specifica. Qualunque alterazione di ogni singolo gene può manifestarsi con un'anomalia, clinicamente evidente in un individuo.
Si stima che nell'uomo esistano tra gli 80.000 ed i 100.000 geni diversi. I geni sono presenti all'interno del nucleo delle cellule in due copie: una copia proveniente dalla madre e l'altra dal padre. Quindi, complessivamente, in ogni cellula sono conservati tra i 160.000 ed i 200.000 geni.
Attualmente sono stati già identificati e mappati, nei vari cromosomi umani, 5.216 geni.
Considerando il numero dei Laboratori coinvolti nella ricerca in tutto il mondo ed il tempo medio necessario per la decodifica di ogni gene, si stima che il Progetto Genoma Umano potrà essere completato entro l'anno 2005.
l feto può anche subire lesioni se la madre contrae infezioni durante la gravidanza (ad es. la rosolia) o assume farmaci teratogeni (ad es. gli antiblastici) oppure si espone a radiazioni ionizzanti (come ad esempio i raggi X).
Compito della moderna Medicina Prenatale è quello di individuare le diverse anomalie fetali il più precocemente possibile, al fine di aiutare il feto - per quanto realizzabile attraverso le tecniche attuali - a nascere sano.
La riproduzione umana: un evento "a rischio". Qualche dato statistico.
La riproduzione umana è - tra tutti i mammiferi - quella gravata dalla più elevata percentuale di abortività spontanea: circa il 50 % degli embrioni vengono perduti naturalmente entro le prime due settimane dopo il concepimento e quindi prima ancora che la donna si accorga di un ritardo mestruale.Questo dato fornisce un'idea di quanto sia severa - biologicamente - la prima selezione dei feti affetti dalle anomalie più gravi.
Delle gravidanze clinicamente accertate un ulteriore 15 % circa si interromperanno naturalmente entro il primo trimestre.
Secondo uno studio effettuato da ricercatori australiani nel 1995, la percentuale di abortività naturale cresce in maniera direttamente proporzionale all'aumentare dell'età materna, come riportato nella tabella seguente:
| Età materna (anni): | 25 - 29 | 30 - 34 | 35 - 39 |
| Abortività naturale: | 13,4 % | 17,3 % | 28,3 % |
Il 13 % dei feti abortiti spontaneamente nei primi due mesi di gravidanza presenta un difetto strutturale del cuore ed un bambino su 170 nasce con una cardiopatia. Si calcola che il 98 % delle cardiopatie congenite abbia un'origine genetica.
Il 60 % dei feti abortiti spontaneamente sono affetti, invece, da anomalie cromosomiche [il 27 % sono trisomie, il 10 % poliploidie, il 9 % monosomie X, il 2 % riarrangiamenti strutturali].
Secondo un'altro studio recente dell'American College of Obstetricians and Gynecologists (ACOG) circa l' 8 % dei casi di morte intra-uterina del feto - a varie epoche della gravidanza - sono da attribuire ad anomalie cromosomiche.
Le anomalie cromosomiche sono dunque certamente tra le cause più importanti di abortività spontanea, di mortalità perinatale e di handicaps gravi che riguardano l'età infantile, ma anche l'età adulta.
- Tra queste la sindrome di Down (nota anche come trisomia 21 o mongolismo) è la più frequente dal momento che presenta un'incidenza complessiva di 1 nuovo caso ogni 700 bambini nati vivi e rappresenta la causa più comune di ritardo mentale nell'infanzia. Attualmente in Italia - in media - nascono ogni giorno 2 bambini affetti dalla sindrome di Down e si stima in circa 40.000 il numero delle persone Down viventi nel nostro paese.
- Purtroppo esisono molte altre anomalie cromosomiche come ad esempio la trisomia 18 (definita anche come sindrome di Edwards, con una frequenza di 1 nuovo caso ogni 3.000 nati), la trisomia 13 (sindrome di Patau, con una frequenza di 1 nuovo caso ogni 5.000 nati) o la sindrome di Turner (monosomia X, 1 nuovo caso ogni 5.000 nati).
Queste sindromi sono meno frequenti alla nascita poichè molto spesso si manifestano con una tale gravità da determinare una mortalità intra-uterina del feto particolarmente elevata.
I dati riportati in questo capitolo non vogliono assolutamente suscitare ansie o timori ma soltanto dare conto della complessità di un evento così rilevante come la riproduzione umana.
Le tecniche diagnostiche fondamentali
Nel 1989 l'Associazione Italiana di Citogenetica Medica (AICM) ha promosso un censimento dei laboratori di Diagnostica Citogenetica, pubblici e privati, presenti in Italia.Dai dati raccolti risulta che il numero complessivo delle indagini citogenetiche prenatali effettuate in quell'anno era pari a 22.525 (nella grande maggioranza dei casi si trattava di amniocentesi ed in un numero minore di casi furono villocentesi e funicolocentesi).
In una nuova rilevazione effettuata nel 1995 dalla stessa AICM le diagnosi citogenetiche prenatali erano salite a 55.939 con un incremento del 148%.
Sebbene la tendenza alla effettuazione di diagnosi citogenetiche prenatali sia decisamente in aumento la disponibilità di servizi sul territorio nazionale è largamente disomogenea ed inoltre il numero di diagnosi è ancora notevolmente inferiore rispetto alle circa 80.000 diagnosi prenatali annuali, stimate necessarie in Italia per studiare le gravidanze ad elevato rischio di anomalie cromosomiche.
Le tecniche principali di diagnosi prenatale attualmente utilizzate sono:
| Tecniche non invasive | Tecniche invasive |
| L'ecografia transvaginale | La villocentesi (prelievo dei villi coriali) |
| L'ecografia transaddominale | L'amniocentesi (prelievo del liquido amniotico) |
| Il tri-test | La funicolocentesi (prelievo del sangue fetale) |
Le tecniche diagnostiche più recenti
Del tutto recentemente sono state introdotte nella pratica clinica delle nuove tecniche di biologia molecolare come lo studio del DNA (Acido Desossi-ribo Nucleico) e la PCR (Polymerase Chain Reaction, una tecnica molecolare di amplificazione genica) che aprono nuovi orizzonti nelle possibilità offerte dalla diagnosi prenatale.Inoltre sempre più comincia ad essere utilizzata - sulle cellule fetali presenti nel liquido amniotico prelevato attraverso l'amniocentesi - una nuova tecnica definita FISH (Fluorescent In Situ Hybridation, ibridazione in situ fluorescente).
- In particolare grazie alle sonde DNA è ora possibile identificare in utero molte malattie legate alla presenza di geni anomali responsabili di malattie gravi e frequenti come ad esempio la talassemia, le emoglobinopatie, la fibrosi cistica, il ritardo mentale legato al cromosoma X, la distrofia muscolare di Duchenne.
Nel 1996, complessivamente, in Italia sono state effettuate 1.777 diagnosi molecolari prenatali. - D'altra parte l'uso della PCR offre la possibilità di rilevare la presenza, o meno, di piccolissime quantità di DNA o RNA (Acido Ribo Nucleico). Questo si rivela di ausilio particolare quando vi sia il dubbio che il feto possa aver contratto una infezione nell'utero materno, come la toxoplasmosi o la rosolia.
- Infine l'utilizzo della FISH consente di identificare - in sole 24 ore dal prelievo - le principali anomalie cromosomiche fetali come le trisomie 13, 18, 21 e le aneusomie dei cromosomi sessuali X e Y, come la sindrome di Turner e di Klinefelter.
La rapidità con la quale è possibile ottenere la risposta dell'esame permette di alleviare notevolmente l'ansia sofferta dai futuri genitori durante il periodo che intercorre tra l'esecuzione dell'amniocentesi ed il risultato dell'analisi colturale tradizionale.
Le tecniche diagnostiche future
Una delle idee più suggestive ed interessanti della medicina del 3° millennio è quella di poter effettuare la diagnosi prenatale in maniera non invasiva, individuando ed analizzando le cellule fetali presenti:- nel sangue materno;
- nel canale cervicale (cioè il collo dell'utero).
 Già oggi è tecnicamente possibile isolare alcuni tipi di cellule fetali - come i linfociti e gli eritroblasti (globuli rossi fetali nucleati) - dal sangue materno. Questa possibilità è ottenuta grazie alle differenze degli antigeni esistenti sulla superficie delle cellule fetali e materne.
Già oggi è tecnicamente possibile isolare alcuni tipi di cellule fetali - come i linfociti e gli eritroblasti (globuli rossi fetali nucleati) - dal sangue materno. Questa possibilità è ottenuta grazie alle differenze degli antigeni esistenti sulla superficie delle cellule fetali e materne.Secondo le ricerche più recenti l'identificazione più precoce di cellule fetali - nel sangue materno - è stata dopo 4 settimane e 5 giorni [cioè 33 giorni], rispetto al primo giorno dell'ultimo ciclo mestruale [ovvero 19 giorni dopo il concepimento]. Il DNA fetale compare quindi precocemente nella circolazione materna e può essere identificato in tutte le gravidanze dalla 7° settimana. Il DNA fetale continua ad essere identificabile durante tutta la gravidanza e normalmente viene eliminato dalla circolazione materna circa due mesi dopo il parto.
Naturalmente le difficoltà da superare per riuscire a separare correttamente le cellule fetali da quelle materne sono molto elevate data la bassa concentrazione degli elementi circolanti: circa 1 cellula fetale ogni 100.000 - 1.000.000 cellule materne.
E' anche possibile individuare delle cellule di origine fetale dal canale cervicale attraverso un prelievo con un particolare spazzolino (citobrush) o mediante lavaggio intracervicale.
Una volta isolate, le cellule fetali possono essere analizzate con le tecniche della diagnosi prenatale.
E' bene precisare che queste metodiche sono, allo stato attuale, del tutto sperimentali e necessitano di ulteriori studi e ricerche approfondite prima di ottenere l'accuratezza e l'affidabilità richieste per un'applicazione clinica di routine.
L'amniocentesi
Introduzione
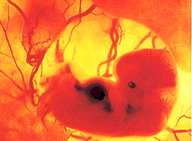 Ogni anno nascono nel mondo molti bambini affetti da rilevanti anomalie congenite (circa il 2% di tutti i nati vivi). Solo in Italia nel 1995 sono nati complessivamente circa 526.000 bambini. Di questi circa 10.500 erano affetti da anomalie congenite di vario tipo.
Ogni anno nascono nel mondo molti bambini affetti da rilevanti anomalie congenite (circa il 2% di tutti i nati vivi). Solo in Italia nel 1995 sono nati complessivamente circa 526.000 bambini. Di questi circa 10.500 erano affetti da anomalie congenite di vario tipo.
Rispetto al totale dei bambini affetti da anomalie congenite circa 3.150 avevano anomalie cromosomiche che pertanto affliggono circa lo 0,6% di tutti i nati vivi. Ciò equivale a dire che ogni 1.000 bambini nati vivi 6 sono affetti da disordini cromosomici. Se invece il computo viene effettuato su tutti i nati affetti da anomalie congenite, le cromosomopatie rappresentano circa il 30%.
Uno dei compiti principali della Medicina moderna - nel campo della ostetricia e ginecologia - è quello di diagnosticare sempre più precocemente e con precisione le diverse patologie fetali utilizzando le tecniche della diagnosi prenatale.
Una delle più note ed oramai consolidate è certamente l'amniocentesi (dal greco amnion = [liquido] amniotico e kentesis = prelievo) che consiste in un prelievo di liquido amniotico attraverso la parete addominale ed uterina. L'amniocentesi è una metodica diagnostica fondamentale utilizzata oramai da circa trenta anni per cercare di identificare - fin dal periodo prenatale - i feti portatori di anomalie cromosomiche e somatiche.
La conoscenza di anomalie fetali può modificare in maniera determinante il trattamento della gravidanza. Infatti possono essere stabilite con maggior precisione il personale sanitario, la sede, l'epoca e le modalità del parto.
Cenni Storici
- La prima descrizione di cui si ha notizia sicura di una amniocentesi risale alla fine del secolo XIX.
In quella occasione venne usata però a scopo terapeutico , per ridurre un polidramnios (quantità eccessiva di liquido amniotico nella cavità uterina). [Schatz, 1882] - Dall'inizio degli anni '50 l'amniocentesi viene impiegata normalmente a scopi diagnostici , per il controllo delle gravidanze con isoimmunizzazione materno-fetale. [Bevis, 1952]
- All'inizio degli anni '60 fu scoperto che le cellule presenti nel liquido amniotico (amniociti) permettono la determinazione del sesso fetale attraverso la ricerca della cromatina sessuale , con conseguenze di rilievo nello studio delle malattie ereditarie legate al cromosoma X ( emofilia, distrofie muscolari ...). [Riis e Fuchs, 1960]
- Sei anni più tardi venne scoperto che le cellule contenute nel liquido amniotico non solo erano vitali ma potevano essere coltivate con successo offrendo la possibilità di ottenere un cariotipo fetale completo ed aprendo la strada alla capacità di diagnosticare in utero le anomalie cromosomiche fetali. [Steele e Breg, 1966]
- La prima diagnosi di sindrome di Down - effettuata in utero - risale al 1968, per merito del Prof. C. Valenti.
- Nel 1972 infine venne introdotta la determinazione dei livelli di alfa-feto-proteina nel liquido amniotico per la diagnosi dei difetti di chiusura del tubo neurale fetale.
Le indicazioni
Oggi sarebbe teoricamente possibile individuare tutti i feti affetti da anomalie cromosomiche sottoponendo ad amniocentesi tutta la popolazione di donne in gravidanza. Questa politica è però attualmente impraticabile per la natura invasiva del test e per i costi eccessivamente elevati. Per tali ragioni l'amniocentesi viene effettuata sulla base di una indicazione.Le principali indicazioni per eseguire una amniocentesi diagnostica sono le seguenti:
- L'età materna: l'indicazione prevalente è certamente l'età materna avanzata (superiore ai 35 anni al momento del concepimento) dal momento che il rischio di anomalie cromosomiche fetali aumenta con la crescita dell'età materna. A questo proposito bisogna però ricordare che l'esperienza ha dimostrato che se anche tutte le donne di età uguale o superiore ai 35 anni - che rappresentano tra il 5% ed il 10% di tutte le donne gravide - si sottoponessero ad amniocentesi si individuerebbero - al massimo - soltanto il 20% od il 30% di tutti i feti affetti dalla sindrome di Down.
- L'età paterna: meno importante - in rapporto alla frequenza delle anomalie cromosomiche - è invece l'età paterna avanzata.
Secondo uno studio dell'American College of Medical Genetics (ACMG) pubblicato nel 1996 non sembra che l'incremento dell'età paterna costituisca un rischio per le anormalità cromosomiche nella prole.
Attualmente vi sono dati non completamente chiari ed insufficienti per stabilire - come per l'età materna - una tabella di rischio fetale per ogni età paterna.
Esiste invece un parere unanime sul fatto che l'età paterna avanzata possa essere correlata con alcune patologie, anche se piuttosto rare (dell'ordine di grandezza di un nuovo caso ogni 5.000 o 10.000 nati), come l'acondroplasia, la neurofibromatosi, la displasia tanatofora, la sindrome di Apert e la sindrome di Marfan, malattie genetiche autosomiche dominanti, dovute cioè non ad anomalie cromosomiche ma a mutazioni monogeniche avvenute - in questo caso - "de novo".
Secondo la ricerca dell'ACMG l'aumento dell'età paterna può anche essere associato a mutazioni spontanee di alcuni geni localizzati sul cromosoma X, responsabili di malattie come l'emofilia A o la distrofia muscolare di Duchenne.
In questo caso si verificherebbe quello che è stato chiamato "effetto nonno" e cioè la malattia sarebbe trasmessa attraverso le figlie femmine, sane ma portatrici, a nipoti maschi realmente affetti.
Per tutti questi problemi genetici il rischio aumenta non in maniera lineare ma esponenziale con l'accrescersi dell'età paterna. - Le malformazioni fetali ecografiche: una indicazione attualmente piuttosto frequente è legata alla presenza di anomalie o malformazioni del feto rilevate attraverso l'ecografia.
- Il difetto di crescita intrauterina: anche il riscontro ecografico di un feto con un difetto di crescita intrauterina (IUGR) cioè che cresce di meno rispetto a quanto atteso oppure la presenza di una quantità particolarmente ridotta di liquido amniotico (oligo-idramnios) può rappresentare una indicazione a determinare il cariotipo.
- Un precedente figlio affetto: una ulteriore indicazione è rappresentata dalla precedente nascita di un bambino affetto da anomalie cromosomiche o genetiche.
- Un genitore affetto: vi sono poi i casi nei quali uno dei genitori è portatore di qualche anomalia cromosomica o genetica che potrebbe essere trasmessa al feto.
- Il Tri-test: di recente è stato introdotto nella pratica clinica il tri-test. Una positività di questo esame (rischio stimato per la sindrome di Down maggiore di 1/250) viene considerata una indicazione per l'esecuzione dell'amniocentesi.
- L'ansia materna: infine viene riconosciuta una indicazione psicologica per quelle donne nelle quali l'ansia di partorire un feto affetto da malattie cromosomiche sia particolarmente elevata.
Il prelievo
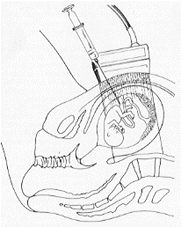 La tecnica del prelievo di liquido amniotico ha subìto, negli anni più recenti, un radicale miglioramento, grazie soprattutto ai progressi delle apparecchiature ecografiche.
La tecnica del prelievo di liquido amniotico ha subìto, negli anni più recenti, un radicale miglioramento, grazie soprattutto ai progressi delle apparecchiature ecografiche.
Attualmente è possibile (ed anche fortemente consigliabile) effettuare un'amniocentesi eco-guidata e cioè un prelievo di liquido amniotico sotto il diretto e costante controllo ecografico.
Si tratta di un rilevante progresso tecnico che ha permesso di ridurre notevolmente la probabilità che si verifichino complicazioni.
Il ginecologo segue - sul monitor dell'apparecchio ecografico - la direzione dell'ago e ne visualizza costantemente la punta.
Così facendo si riduce al minimo la probabilità di pungere, accidentalmente, il feto.
Il periodo ideale per il prelievo è tra la 16° e la 19° settimana di gravidanza, accertata ecograficamente, per i seguenti motivi:
- il pericolo di aborti spontanei è minore rispetto alle settimane precedenti;
- la cavità gestazionale ha uno sviluppo adeguato ed il liquido amniotico è sufficientemente abbondante;
- le cellule fetali contenute nel liquido amniotico sono abbastanza numerose per consentire una corretta diagnosi.
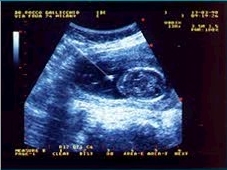
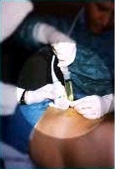

Prelievi più precoci rispetto alla 16° settimana sono gravati da una percentuale maggiore di complicazioni e sono attualmente sconsigliabili, salvo casi molto particolari.
La paziente viene fatta sdraiare sul lettino e preparata come per eseguire una normale ecografia.
Dopo la disinfezione dell'addome materno si procede al prelievo eco-guidato.
Normalmente non è necessaria la somministrazione di antibiotici o di farmaci tocolitici (farmaci che riducono le contrazioni uterine) prima o dopo il prelievo.
Anche l'anestesia locale non è indispensabile dal momento che potrebbe essere più fastidiosa per la donna che il prelievo stesso.
- La quantità media di liquido amniotico prelevata è di 20 cc.
- Il tempo medio del prelievo è di circa 30 secondi, dalla infissione dell'ago.
- La profondità media alla quale giunge la punta dell'ago è tra i 3 ed i 4 cm, rispetto alla superficie della pelle, in donne di normale corporatura.
- Il dolore avvertito dalla paziente è paragonabile a quello provocato da una normale iniezione intramuscolare.
Un lieve indolenzimento transitorio nella zona del prelievo è del tutto normale.
Fattori di rischio del prelievo
- L'obesità materna è il principale fattore di rischio dal momento che aumenta considerevolmente la profondità alla quale deve giungere la punta dell'ago per trovare il liquido amniotico e - di converso - spesso si riduce notevolmente la qualità dell'immagine ecografica.
- Un secondo fattore è l'oligoamnios, cioè la cospicua riduzione della quantità del liquido amniotico. Talvolta il liquido può divenire completamente assente (anidramnios); in questo caso il prelievo è impossibile.
- Anche la presenza di fibromi uterini, costituiti da un tessuto molto duro e compatto, può ostacolare notevolmente il prelievo, soprattutto se fibromi multipli e di grosse dimensioni.
- Infine la ipermobilità fetale può rendere un prelievo più difficoltoso. In questa situazione - il più delle volte - è sufficiente avere un pò di pazienza ed aspettare che il feto "si tranquillizzi".
Il laboratorio
 Una volta che il ginecologo ha prelevato il liquido amniotico, questo viene inviato in un Laboratorio specializzato dove vengono eseguiti:
Una volta che il ginecologo ha prelevato il liquido amniotico, questo viene inviato in un Laboratorio specializzato dove vengono eseguiti:
- esami citogenetici .. (analisi dei cromosomi o cariotipo)
- esami biochimici .... (dosaggio della "alfa-feto-proteina").
Attraverso questi esami possono essere diagnosticate molte malattie del feto.
I cromosomi
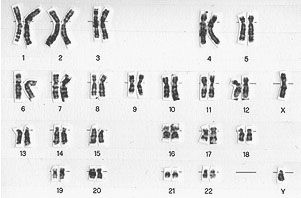 All'interno del nucleo delle cellule umane vi sono 23 coppie di cromosomi (euploidia).
All'interno del nucleo delle cellule umane vi sono 23 coppie di cromosomi (euploidia).
Di queste coppie, 22 contengono cromosomi che vengono definiti autosomi (i cromosomi somatici) ed 1 coppia contiene gli eterocromosomi (i cromosomi sessuali X ed Y).
Perciò il numero complessivo dei cromosomi deve essere 46 (23 x 2).
Le formule che esprimono il cariotipo normale sono: 46 XX (femmina) oppure 46 XY (maschio).
Le alterazioni cromosomiche
Le alterazioni cromosomiche possono consistere in una anomalia:- del numero dei cromosomi, che viene definita aneuploidia [questo si verifica nel 60 % circa dei casi di tutte le anomalie cromosomiche];
- della struttura dei cromosomi, che può consistere in una traslocazione, delezione, inversione, duplicazione, etc. [circa nel 40 % dei casi].
- la sindrome di Down, la più nota delle malattie diagnosticabili attraverso l'amniocentesi, che prende il nome dal medico inglese che ha identificato questa anomalia circa un secolo fa, nel 1866.
Questa malattia viene definita anche trisomia 21 (o mongolismo) ed è dovuta alla presenza di un cromosoma in più a livello della coppia n. 21; - la sindrome di Patau, detta anche trisomia 13;
- la sindrome di Edwards, o trisomia 18;
- la sindrome di Klinefelter, o XXY, che ha una frequenza di 1 nuovo caso circa ogni 500 neonati maschi.
In altri casi si può verificare la perdita (delezione) od il passaggio di piccoli frammenti da un cromosoma ad un altro (traslocazione bilanciata o sbilanciata).
L'alfa-feto-proteina
Nel liquido amniotico viene effettuato anche un altro esame che consiste nel dosaggio della alfa-feto-proteina (AFP), una particolare proteina prodotta dal fegato del feto. Nel caso in cui il valore fosse eccessivamente elevato questo indicherebbe la possibilità di alcune severe malformazioni fetali.Le anomalie più frequentemente associate con livelli elevati di AFP sono rappresentate da:
- difetti del tubo neurale come la spina bifida, l'anencefalia o il meningocele;
- difetti della parete addominale come l'onfalocele o la gastroschisi;
- ostruzioni prossimali del tratto gastro-intestinale;
- anomalie renali;
- tumori cisto-adenomatoidi del polmone;
- l'igroma cistico del collo od il teratoma sacro-coccigeo.
L'attendibilità
L'attendibilità dell'analisi cromosomica è molto elevata, raggiungendo circa il 99,7 %. Questo vuol dire che il margine di errore - possibile per qualunque attività umana, anche la più scrupolosa, - è di circa lo 0,3 % ovvero 3 casi su 1.000 analisi.La Società Italiana di Genetica Umana (SIGU) consiglia di eseguire l'indagine citogenetica sul liquido amniotico analizzando almeno 16 metefasi provenienti da 12 colonie. Ciò consente di escludere le anomalie cromosomiche "a mosaico", quando sono presenti in percentuali superiori al 30 %.
Naturalmente la presenza di un cariotipo normale e la normalità delle analisi biochimiche nel liquido amniotico non esclude completamente l'evenienza che il feto possa avere forme di ritardo mentale od anomalie congenite dovute ad altre cause, come, ad esempio, le anomalie genetiche o le malformazioni non legate ad alterazioni dei cromosomi.
Infine la possibilità che si verifichi un insuccesso della coltura delle cellule fetali - per cui potrebbe rendersi necessaria la ripetizione del prelievo - è intorno allo 0,5 % e cioè circa 5 casi ogni 1.000 analisi.
Nel II trimestre di gravidanza, periodo nel quale generalmente viene effettuata l'amniocentesi, l'abortività spontanea viene stimata intorno all' 1 %, in una popolazione di gravide considerate "a basso rischio ostetrico" [studio randomizzato danese: Tabor et alii, Lancet 1:1287, 1986].
Questo significa che circa 10 donne su 1.000, statisticamente, abortiscono naturalmente tra la 13° e la 26° settimana ovvero tra il IV ed il VI mese di gravidanza, indipendentemente dall'aver effettuato - o meno - un'amniocentesi diagnostica.
Nelle donne che si sottopongono ad amniocentesi viene riportato, nella letteratura scientifica, un rischio ulteriore di complicazioni fetali stimato intorno allo 0,5 %. Ciò equivale a dire che ogni 1.000 donne che effettuano il prelievo del liquido amniotico circa 5, statisticamente, potrebbero avere complicanze della gravidanza fino all'aborto.
Quindi il rischio d'aborto legato all'amniocentesi diagnostica effettuata nel II trimestre normalmente si intende come un rischio aggiuntivo rispetto al rischio naturale di abortività spontanea.
In sintesi, una donna che si sottopone ad amniocentesi nel corso del II trimestre affronta - complessivamente - un rischio dell' 1,5 % (circa) di avere un aborto: l' 1 % rappresentato dal rischio naturale (considerato inevitabile) più un ulteriore 0,5 % rappresentato dal rischio connesso con il prelievo.
Per garantire la sicurezza dell'amniocentesi è fondamentale ricordare che un ruolo di primaria importanza è attribuibile all'esperienza di chi esegue il prelievo.
L'OMS (Organizzazione Mondiale della Sanità) raccomanda che "il prelievo venga effettuato esclusivamente da operatori adeguatamente preparati e di provata esperienza".
Per quanto riguarda le complicazioni materne le più frequenti sono rappresentate da:
- perdite di liquido amniotico,
- perdite ematiche,
- contrazioni uterine.
Notizie tecniche sull' amniocentesi
Le norme di comportamento da seguire dopo il prelievo e le informazioni utili da conoscere sono le seguenti:| Periodo medio di riposo: | 3-4 giorni |
| Astensione dai rapporti sessuali: | 1 settimana |
| Controllo ecografico successivo: | 1 settimana dopo l'amniocentesi |
| Tempo medio per ottenere la risposta telefonica: | 2 settimane |
| Tempo medio per ottenere la risposta scritta: | 3 settimane |
Un diffuso pregiudizio
Il pregiudizio è che l'amniocentesi sarebbe utile soltanto se poi la coppia - in caso di risultato sfavorevole - decidesse di interrompere la gravidanza.In realtà conoscere le reali condizioni del feto ha molte implicazioni dal momento che:
- l'interruzione volontaria della gravidanza è solo una delle possibili scelte, che può essere riservata ai casi più gravi, come, ad esempio, quando purtroppo vi sia la certezza che l'anomalia fetale non è compatibile con la vita;
- in questi stessi casi, se la coppia decidesse di proseguire la gravidanza, sarebbe ragionevole astenersi dall'eseguire - per una indicazione fetale - parti operativi piuttosto rischiosi per la madre, come il taglio cesareo o l'applicazione del forcipe;
- in molti altri casi, invece, conoscere anticipatamente le condizioni fetali, attraverso una diagnosi precoce, permette di offrire una assistenza migliore alla coppia, grazie alla scelta della sede, del momento e della modalità ottimale per il parto;
- può essere infine di qualche importanza avere il tempo di prepararsi psicologicamente alla nascita di un figlio con dei "problemi".
Contatti
Lo studio del Dott.Giovanni Pomili è all'interno del centro
GYNECO SALUS S.N.C.
Via Del Discobolo 10
06132 Perugia (PG)
Tel: 075 517.00.43
Cel: 320 229.42.43
E-Mail: gynecosalussnc@libero.it





